王威医生的科普号
- 精选 胆囊结石咋处理
Hi~!我是胆囊,今天站在这里,是因为我—实!在!受不了了!你拿着检查单到处问胆里咋会有这么多石头?为啥会得胆囊炎?这个胆囊壁粗糙增厚是咋回事? 今天我就来告诉你,你是咋折磨我的,我又是咋报复你的。 胆汁太浓稠了就会孕育出“石头” 呼~我平复一下心情,一切都要从“石头”说起… 我身体就像一个“蓄水池”一样,装满了肝脏分泌来的胆汁,是用来帮助脂肪和蛋白质消化的,就是你们通常说的所谓“好吃的东西”。正常情况下胆固醇就好比糖块加进咖啡里一样,悄无声息水乳相融地沉睡在胆汁里,是无形的。 但如果糖加得太多了,咖啡里装不下了,那些溶化不掉的糖就会结晶,进而变成“石头”。我身体里的“石头”是在潜移默化不知不觉中慢慢累积长多长大的,往往在你不舒服的时候才可能发现。 一旦我身体里孕育出“石头”,哼哼,它可不受我的控制,也不会顾忌到你的感受。它有时可能会恶作剧般的滚到胆道口将其堵住(如胆囊、胆管),阻碍胆汁的流出,胆汁就更容易浓稠,不但“石头”的小伙伴可能会越来越多。而且每每我会很难过,你也招架不起,我一旦“痉挛”,你立马就会“胆绞痛”,这可不是一般人能够扛得住的! “石头”还不是你吃出来的! 你问我胆汁里为啥会长出石头来?我只能说“我很生气”!更多的是无奈的“一声叹息”。我身体里长“石头”大多是你不规律不节制的饮食习惯造成的! 现在生活好了,你们成天大鱼大肉高脂肪、高胆固醇饮食,还爱吃甜食,经常不吃早餐,又不爱喝水,有时长期吃素,由着自己的性子暴饮暴食,不高兴了饥一顿饱一顿的,这些习惯都搅合得不长结石都难!(详情请看《8种人容易吃出胆结石!你是哪款?》)。所以现在一检查就能查出一群“结石蚌”。 胆结石与胆囊炎,常常狼狈为奸 如果你说几个“石头”我养得起,反正也不疼,那你就有点天真了。虽说只要没堵住胆管,“石头”们甚至可以和你“和平相处”一辈子,但并不代表它们什么也没做,报复是循序渐进、潜移默化的… 首先”石头”会磨得我发炎(胆囊炎)。“石头”们会随着我(胆囊)的收缩以及你的运动,滚来滚去,这对我可是一种不间断的机械性刺激,让我无法休息,当然不会有好的工作状态和情绪。 而且一旦结石滚到胆囊管口,胆汁就流不出来,我就会被撑大,给我供血的血管压力也会随之增大,血液进出就不会顺畅, 抵抗力下降,细菌乘机“兴风作浪”,导致我发炎! 你就一定会有腹痛、寒战发热,甚至会出现黄疸!如果我被撑大到实在忍无可忍的时候,我也会“一破为快”,穿孔给你看看,那时候你的麻烦恐怕真就大了去了! 只要我出现炎症,不管是急的还是慢得,十有八九和结石有关,极少数与结石无关的这里就不细说了。反正持续的炎症最后就会变成慢性胆囊炎。 也不是我吓唬你,75%~90%的胆囊癌伴有有胆结石和慢性胆囊炎,而且医学专家们统计过结石越大、时间越长,发生胆囊癌变的机会就越大 “胆囊壁粗糙增厚”也是石头磨出来的! 什么?你问我B超报告的“胆囊壁粗糙增厚”是不是胆囊炎?哼,本来我细皮嫩肉的,被你们搞得皮糙肉厚,现在紧张了吧?!一旦发现我的脸皮变得又厚又粗,很可能是慢性胆囊炎导致的!但脂肪肝、酒精肝、病毒性肝炎等肝上的病也会导致同样的结果。 所以也要看你有没有慢性胆囊炎的症状。慢性胆囊炎的症状常时轻时重,反复发作,绝对是个磨人的“小妖精”。比如你会老感觉右上腹钝痛、胀痛、坠痛;看见肉就恶心;嗳气、反酸、腹胀、胃部烧灼;严重的话可能出现绞痛,疼得你坐立不安,有时还会恶心、呕吐,吐完能感觉好点儿。 所以仅凭“胆囊壁粗糙增厚”还不能就诊断为胆囊炎,还是建议你找医生复查几次。 没有症状,可以先不做手术 如果你确定我这里已经有石头了,但没有症状,可以不手术,但不手术必须严密观察,而不是置之不理。正因为不痛不痒,很多人就像没有这回事一样不管了!结石就会在我这里呆很长时间,等到有症状时再查发现就成胆囊癌了,往往上来就是晚期。 另外,如果你有糖尿病、高血压、冠心病等身体上的其他毛病的话,还真要找医生帮你斟酌一下要不要及早手术的问题。因为一旦我发炎,有时还真的不太好处理! 所以求求你,即使不做手术,至少每半年也做一次肝胆超声检查吧。 胆囊结石,万万不能用“碎石大法” 唉,很多人看着我装着一身的“石头”还经常发炎很发愁,都在问是不是能用药或者碎石排石。很遗憾,现在的确没有什么“特效”药物能来对付“石头”。 碎石排石比较适用于泌尿系结石,那里的“石头”碎了可以随尿液排出。胆囊的结石一来碎石的效果并不好,二来体外碎石对肝脏也有影响!本来是“肝胆相照”的亲兄弟,别因此而成为“难兄难弟”! 假如我体内的“石头”一旦碎了排到胆总管里,那可就要了亲命了~~你的肚子会绞痛,寒战、高热和还会发生黄疸,要知道“重症胆管炎”可不是闹着玩的,严重的会危及生命!手术难度也更大!这不就是把小病变大病了? 而且当手术不可避免的时候,遭罪的可就是你了!!为了你的健康和有质量的生活,也只好牺牲我了!这也是不得已而为之的“弃卒保帅”!给你个临别赠言吧:“别担心,也不用焦虑,现在腹腔镜的微创手术是很成熟治疗方法,创伤小、恢复快、并发症少、住院时减短!具体可以咨询肝胆方面的专科医生,为了你的健康,该做就别犹豫了!” 顺便跟朋友们说一句肺腑之言:“当胆囊功能还好,没有结石,没有慢性炎症的时候,关照我一下,我真的希望与你相伴到永远!我健康,所以你健康!” 小提醒 很多患者询问是否能“保胆取石”,保胆取石不是不可以做,而是一定要谨慎选择!其中“胆囊功能良好”是重要的前提条件。如果一味强调“保胆取石”,那么很可能留下的是“有问题无功能”的胆囊,也就留下了隐患和结石复发的“温床”!表面上是取出了结石,实际上却保留了病灶!
王威 主治医师 武汉市中西医结合医院 肝胆外科1559人已读 - 精选 胆石症的手术方式选择
“胆石症”是肝胆外科的常见病、多发病,包括胆囊结石、胆管结石,有文献统计,胆囊结石的人群发病率可达10%,而其中又有约10~20%合并胆管结石。由于解剖结构的原因,胆管结石,尤其是肝外胆管结石,更容易引起严重后果,如急性胰腺炎、化脓性胆管炎等。严重的胰腺炎可以诱发全身炎症反应、腹腔感染、脏器功能衰竭,死亡率可达30%以上;而严重的化脓性胆管炎会导致机体免疫力低下的老年患者很快出现感染性休克,直接危及生命。 结石的形成原因复杂,这里不多谈,有的人胆管中的结石是初始形成于胆管内,有的人胆管结石是胆囊结石排入胆管所致。 随着医学技术的发展进步,如今胆囊结石合并胆管结石绝大多数可采用微创的方式来治疗。 微创治疗大体可分为三种: 1.全腹腔镜下联合胆道镜+胆道T管引流或胆道一期缝合手术; 2.腹腔镜、胆道镜联合术中十二指肠镜+胆道一期缝合手术; 3.先行ERCP(十二指肠镜逆行胆管取石)再行腹腔镜胆囊切除术的二步法手术。 下面逐一阐述各种手术的方式及利弊。 一、全腹腔镜手术(联合胆道镜) 全麻下,采用三孔或四孔法建立观察孔和操作孔,切除胆囊,于胆管前壁纵行切开,以胆道镜进入胆道探查,取出结石,胆管切口可以放置T型胶管引流,如果胆管壁炎症轻微也可考虑一期缝合胆管切口。 优势:费用较后两种低。放置T管引流可有效降低术后胆漏的发生。一期缝合胆管避免了术后长时间带管所引起的生活不便、意外脱管等。 不足:实施该手术对肝外胆管的扩张程度有一定要求,一般建议胆管直径在0.8~1cm以上。放置T管的患者术后需保留T管6至8周方可拔除,带管时间长,且拔除T管有并发窦道断裂,胆汁性腹膜炎等风险。一期缝合胆管虽然避免带管,但会增加胆漏风险,需视胆管条件有选择的实施,且应由有经验的肝胆外科医生来完成。 二、腹腔镜、胆道镜、十二指肠镜三镜联合 切除胆囊及胆管探查过程同上。术中完成胆管探查后,以十二指肠镜经十二指肠大乳头,于胆管内放置鼻胆管,实现胆道外引流,或放置胆管支架,实现内引流。 优势:无需长时间带管,鼻胆管一般于术后5天内拔除,胆管支架可于术后1月内经内镜下拔除;可以充分引流胆道,降低胆道一期缝合术后并发胆漏的风险;同时,可适当放宽胆道一期缝合的条件。 不足:费用较前者增加;鼻胆管可引起咽喉部不适;放置胆道支架的患者术后经内镜拔除支架时也会有一定不适。 三、ERCP下胆管取石+二期腹腔镜胆囊切除 ERCP是内镜下逆行胆胰管造影的英文缩写。现已由检查手段发展为治疗手段。治疗在静脉麻醉后经口咽部实施,以十二指肠镜(类似胃镜),经口、食道、胃,插入十二指肠,找到十二指肠大乳头,也就是胆管开口,经开口插入特殊器械,取出胆管内结石,放置鼻胆管引流,视情况恢复几天(一般2~3天)后再行腹腔镜胆囊切除。部分具备杂交手术室条件的机构可同期行腹腔镜胆囊切除。 优势:总体手术时间短,无胆管切开损伤,无胆漏风险,无需长时间带管(鼻胆管于胆囊切除术后即可拔除)。 不足:治疗费用高。分二步完成,可能会增加患者的精神压力(具备杂交手术室的机构可避免)
王威 主治医师 武汉市中西医结合医院 肝胆外科1801人已读 - 论文精选 紫杉醇洗脱联合癸酸钠胆道金属支架治疗恶性胆道梗阻的疗效
一项前瞻性随机对照研究 背景:自膨胀金属支架(self-expandable metal stent,SEMS)广泛应用于无法切除的恶性胆道梗阻患者,但其易被肿瘤内向生长或过度生长所阻塞。我们对新型紫杉醇洗脱胆道金属支架(MSCPM-Ⅲ)与覆膜金属支架(covered metal stent,CMS)治疗恶性胆道梗阻的疗效和安全性进行了前瞻性比较。 方法:本研究前瞻性地将多个治疗中心无法切除的远端恶性胆道梗阻患者(106例)纳入研究。内镜下放置支架: 54例MSCPM-Ⅲ,51例CMS。根据患者的病情特点,给予全身化疗方案。 结果:两组患者基本特征及平均随访时间无明显差异。14例接受MSCPM-Ⅲ治疗的患者和11例接受CMS治疗的患者发生支架堵塞。两组患者再发胆道梗阻(RBO)时间及生存时间差异无统计学意义(P =0.84, P=0.29)。然而,与CMS组相比,MSCPM-Ⅲ组胆管癌患者或经历支架移位的患者在支架置入后2个月肿瘤体积明显减小。两组患者包括胆管炎和胰腺炎在内的并发症都在可接受范围。
王威 主治医师 武汉市中西医结合医院 肝胆外科888人已读 - 医学科普 黄疸产生的原因
胆汁淤积是由于胆汁分泌及排泄障碍引起的,而黄疸是常见体征,血清内胆红素浓度升高许多疾病可伴随肝内淤胆,常无阻塞,胆汁淤积可开始于肝血窦面的肝细胞膜,是胆汁形成或流向的障碍。功能性的胆汁淤积因肝细胞分泌水份减少,从而毛细胆管胆流减少 黄疸产生的原因有多种,如: ①胆红素产生过多各种先天性或后天(获得)性溶血疾病,等。 ②肝脏摄取、运载胆红素功能障碍引起的黄疸如Gilbert综合症,该病可能与肝细胞BGT的部分缺乏和Y、Z蛋白的先天缺乏有关。 ③胆汁淤积: 1)各种原因引起的肝实质性炎症,变性和坏死,使胆红素的摄取、结合、排泄均发生障碍,且往往以排泄障碍更为明显,故往往表现未结合胆素和结合胆红素双相增高。 2)先天性非溶血性黄疸 3)肝内胆汁淤积性黄疸见于婴儿肝炎综合症、淤胆性肝炎、胆汁性肝硬化、某些先天性代谢病如肝糖原累积病、半乳糖血症、α1抗胰蛋白酶缺乏、肝豆状核变性等,及药物中毒等。 ④肝外梗阻有:先天性胆道闭锁、Allage综合征、胆结石、胆管狭窄、胆总管囊肿、肿瘤压迫及阻塞、手术后胆管狭窄等。
王威 主治医师 武汉市中西医结合医院 肝胆外科1532人已读 - 医学科普 胆囊结石治疗方法优缺点
腹腔镜胆囊切除术 胆囊切除术是目前治疗胆囊结石最确切有效的方法,是治疗胆囊结石的标准术式,如条件允许首选腹腔镜手术。 2016年欧洲肝病研究学会(EASL)《胆石症临床实践指南》指出:胆囊切除术为症状性胆囊结石的优先治疗选择(强烈推荐)。 缺点是:胆囊的生理功能完全丧失,并可能出现胆管损伤、胆囊术后综合征、乳头括约肌功能障碍、胆汁反流性胃炎等并发症。 保胆取石术 手术取出胆囊内结石,而保留胆囊的方法。优点是保留了胆囊的功能。但由于发生胆囊结石的内环境没有改变,其缺点就是术后结石复发率极高。 保胆取石手术有严格的手术指征: 1.B超检查胆囊大小正常,没有结构异常,囊壁光滑没有增厚;结石可在囊内移动,以体大、个数少为宜。 2.胆囊在进食油腻食物后,体积能够缩小为原大小的2/3或更小。(这说明胆囊具有良好的收缩功能) 保胆取石手术的禁忌症: 胆囊萎缩、囊壁增厚、囊腔消失、胆囊出口处结石、合并胆总管结石。 目前,保胆取石手术并非主流推荐的方法。其实,依照国内外胆石症处理共识,从保胆取石手术的指征来看,这些胆囊结石症患者大多数是可以观察的! 药物治疗 如果口服药物可以溶化结石,那是最理想的方法。但目前只有“熊去氧胆酸”一种药物可能有这种作用,而且仅仅限于少数纯胆固醇结石的患者,并且需要服药很长时间。研究表明,既使溶石成功,今后的复发率仍然高达50%以上。 国内许多治疗胆石症的中成药,只能起到利胆作用,对减轻症状有所帮助,但溶石效果如何没有循证医学依据。 体外震波碎石 曾经作为微创方法应用于临床。 体外碎石,只能粉碎坚硬的石头,如含钙量高的尿路结石,而胆囊结石含胆固醇量较高,质地偏软,只能打扁结石,难以粉碎,疗效有限,而且术后结石复发率高、可能造成肝损伤等缺陷,目前一般不推荐使用。
王威 主治医师 武汉市中西医结合医院 肝胆外科1310人已读 - 典型病例 毕II式ERCP,成功率100%,奇迹再现
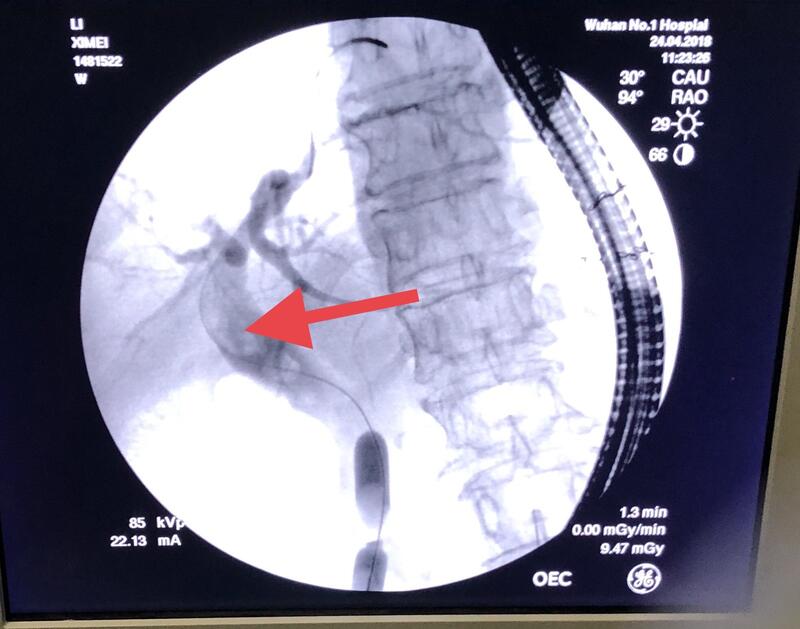 王威 主治医师 武汉市中西医结合医院 肝胆外科1048人已读
王威 主治医师 武汉市中西医结合医院 肝胆外科1048人已读 - 媒体报道 当ERCP束手无策时,还有它!
去年年底完成省内首例胆道十二指肠双梗阻的HGS手术治疗术前磁共振置入十二指支架经胃穿刺左肝置入胃肝支架胆道十二指肠恶性双梗阻同时解决
 王威 主治医师 武汉市中西医结合医院 肝胆外科828人已读
王威 主治医师 武汉市中西医结合医院 肝胆外科828人已读 - 典型病例 取出的巨大胆总管结石如俄罗斯方块
91岁,87岁,82岁…最近做的都是高龄患者,这位82岁爹爹的家属就是不愿意开刀,胆总管巨大结石伴胆总管下端狭窄,这次只因为家属说她们还是想内镜取石,她们相信我…于是又为人民服务了
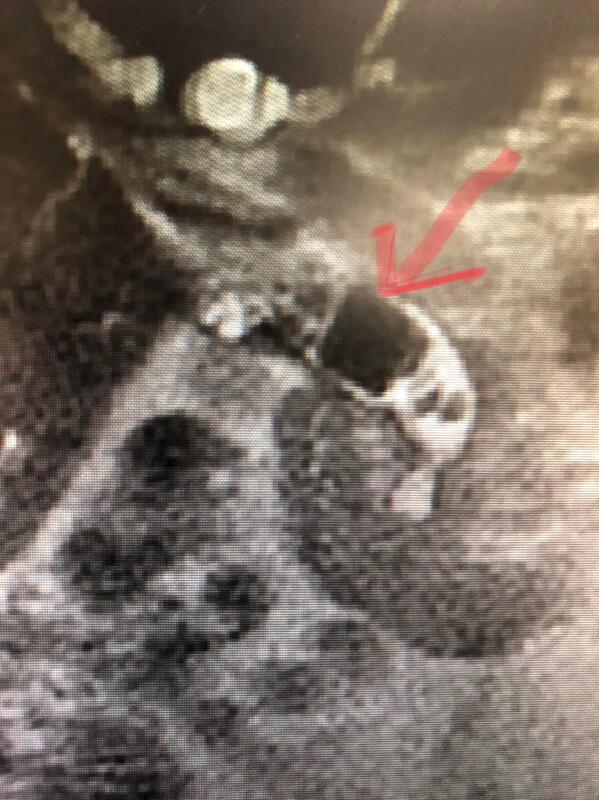 王威 主治医师 武汉市中西医结合医院 肝胆外科875人已读
王威 主治医师 武汉市中西医结合医院 肝胆外科875人已读





